Nyfødt gulsott

Nyfødt gulsott oppstår når en baby har et høyt nivå av bilirubin i blodet. Bilirubin er et gult stoff som kroppen skaper når den erstatter gamle røde blodlegemer. Leveren hjelper til med å bryte ned stoffet slik at det kan fjernes fra kroppen i avføringen.
Et høyt nivå av bilirubin gjør at babyens hud og det hvite i øynene ser gule ut. Dette kalles gulsott.
Det er normalt at babyens bilirubinnivå er litt høyt etter fødselen.
Når babyen vokser i mors liv, fjerner morkaken bilirubin fra babyens kropp. Morkaken er organet som vokser under graviditet for å mate babyen. Etter fødselen begynner babyens lever å gjøre denne jobben. Det kan ta litt tid før babyens lever kan gjøre dette effektivt.
De fleste nyfødte har noe gulfarging av huden eller gulsott. Dette kalles fysiologisk gulsott. Det er vanligvis merkbart når babyen er 2 til 4 dager gammel. Det meste av tiden forårsaker det ikke problemer og forsvinner innen 2 uker.
To typer gulsott kan forekomme hos nyfødte som ammer. Begge typene er vanligvis ufarlige.
- Amming av gulsott ses hos ammende babyer i løpet av den første uken i livet. Det er mer sannsynlig at babyer ikke pleier godt eller morsmelken kommer sakte, noe som fører til dehydrering.
- Brystmelk gulsott kan forekomme hos noen sunne, ammende babyer etter dag 7 i livet. Det vil sannsynligvis toppe i løpet av uke 2 og 3, men kan vare på lave nivåer i en måned eller mer. Problemet kan skyldes hvordan stoffer i morsmelken påvirker nedbrytningen av bilirubin i leveren. Brystmelk gulsott er annerledes enn amming gulsott.
Alvorlig nyfødt gulsott kan oppstå hvis babyen har en tilstand som øker antall røde blodlegemer som må byttes ut i kroppen, for eksempel:
- Unormale blodcelleformer (som sigdcelleanemi)
- Blodtypemisforhold mellom mor og baby (Rh-inkompatibilitet eller ABO-inkompatibilitet)
- Blødning under hodebunnen (cephalohematom) forårsaket av en vanskelig fødsel
- Høyere nivåer av røde blodlegemer, noe som er mer vanlig hos små-for-svangerskapsalder (SGA) babyer og noen tvillinger
- Infeksjon
- Mangel på visse viktige proteiner, kalt enzymer
Ting som gjør det vanskeligere for babyens kropp å fjerne bilirubin, kan også føre til mer alvorlig gulsott, inkludert:
- Visse medisiner
- Infeksjoner tilstede ved fødselen, som rubella, syfilis og andre
- Sykdommer som påvirker lever eller galleveier, for eksempel cystisk fibrose eller hepatitt
- Lavt oksygenivå (hypoksi)
- Infeksjoner (sepsis)
- Mange forskjellige genetiske eller arvelige lidelser
Babyer som blir født for tidlig (for tidlig) har større sannsynlighet for å utvikle gulsott enn fullbårne babyer.
Gulsott forårsaker en gul farge på huden. Det begynner vanligvis i ansiktet og beveger seg deretter ned til brystet, mageområdet, bena og føttene.
Noen ganger kan spedbarn med alvorlig gulsott være veldig slitne og mate dårlig.
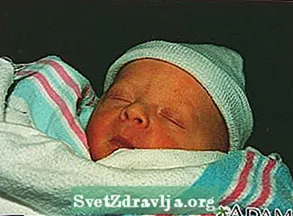
Helsepersonell vil se etter tegn på gulsott på sykehuset. Etter at den nyfødte kommer hjem, vil familiemedlemmer vanligvis oppdage gulsott.
Ethvert spedbarn som fremstår som gulsott, må måle bilirubinnivået med en gang. Dette kan gjøres med en blodprøve.
Mange sykehus sjekker det totale bilirubinnivået på alle babyer i en alder av 24 timer. Sykehus bruker sonder som kan estimere bilirubinnivået bare ved å berøre huden. Høye målinger må bekreftes med blodprøver.
Tester som sannsynligvis vil bli gjort inkluderer:
- Fullstendig blodtelling
- Coombs-test
- Antall retikulocytter
Ytterligere testing kan være nødvendig for babyer som trenger behandling eller hvis totale bilirubinnivå stiger raskere enn forventet.
Behandling er ikke nødvendig mesteparten av tiden.
Når behandling er nødvendig, vil typen avhenge av:
- Babyens bilirubinnivå
- Hvor raskt nivået har steget
- Om babyen ble født tidlig (babyer født tidlig er mer sannsynlig å bli behandlet på lavere bilirubinnivå)
- Hvor gammel babyen er
En baby vil trenge behandling hvis bilirubinnivået er for høyt eller stiger for raskt.
En baby med gulsott må ta inn rikelig med væske med morsmelk eller formel:
- Mat babyen ofte (opptil 12 ganger om dagen) for å oppmuntre til hyppig avføring. Disse hjelper til med å fjerne bilirubin gjennom avføringen. Spør leverandøren din før du gir din nyfødte ekstra formel.
- I sjeldne tilfeller kan en baby få ekstra væske med IV.
Noen nyfødte må behandles før de forlater sykehuset. Andre må kanskje tilbake til sykehuset når de er noen dager gamle. Behandling på sykehuset varer vanligvis 1 til 2 dager.
Noen ganger brukes spesielle blålys på spedbarn som har veldig høye nivåer. Disse lysene fungerer ved å bidra til å bryte ned bilirubin i huden. Dette kalles lysterapi.
- Spedbarnet plasseres under disse lysene i en varm, lukket seng for å opprettholde en konstant temperatur.
- Babyen bruker bare en bleie og spesielle øyenskygger for å beskytte øynene.
- Amming bør fortsette under lysterapi, hvis mulig.
- I sjeldne tilfeller kan babyen trenge en intravenøs (IV) linje for å levere væske.
Hvis bilirubinnivået ikke er for høyt eller ikke stiger raskt, kan du gjøre fototerapi hjemme med et fiberoptisk teppe, som har små sterke lys i seg. Du kan også bruke en seng som lyser opp fra madrassen.
- Du må ha lysterapi på barnets hud og mate barnet ditt hver 2. til 3. time (10 til 12 ganger om dagen).
- En sykepleier vil komme hjem til deg for å lære deg hvordan du bruker teppet eller sengen, og for å kontrollere barnet ditt.
- Sykepleieren kommer tilbake hver dag for å sjekke barnets vekt, fôring, hud og bilirubinnivå.
- Du blir bedt om å telle antall våte og skitne bleier.
I de mest alvorlige tilfellene av gulsott er det nødvendig med en transfusjon. I denne prosedyren erstattes babyens blod med ferskt blod. Å gi intravenøst immunglobulin til babyer som har alvorlig gulsott kan også være effektivt for å redusere bilirubinnivået.
Nyfødt gulsott er ikke skadelig det meste av tiden. For de fleste babyer vil gulsott bli bedre uten behandling innen 1 til 2 uker.
Et veldig høyt nivå av bilirubin kan skade hjernen. Dette kalles kernicterus. Tilstanden diagnostiseres nesten alltid før nivået blir høyt nok til å forårsake denne skaden. Behandling er vanligvis effektiv.
Sjeldne, men alvorlige komplikasjoner fra høye bilirubinnivåer inkluderer:
- Cerebral parese
- Døvhet
- Kernicterus, som er hjerneskade fra svært høye bilirubinnivåer
Alle babyer skal sees av en leverandør i løpet av de første 5 dagene av livet for å sjekke for gulsott:
- Spedbarn som tilbringer mindre enn 24 timer på sykehus, skal sees etter 72 år.
- Spedbarn som blir sendt hjem mellom 24 og 48 timer, skal sees igjen etter 96 år.
- Spedbarn som blir sendt hjem mellom 48 og 72 timer, skal sees igjen innen 120 år.
Gulsott er en nødsituasjon hvis babyen har feber, har blitt sløv eller ikke får mat bra. Gulsott kan være farlig hos høyrisiko nyfødte.
Gulsott er generelt IKKE farlig hos babyer som er født på full sikt og som ikke har andre medisinske problemer. Ring leverandøren av spedbarnet hvis:
- Gulsott er alvorlig (huden er lys gul)
- Gulsott fortsetter å øke etter det nyfødte besøket, varer lenger enn 2 uker, eller andre symptomer utvikler seg
- Føttene, spesielt sålene, er gule
Snakk med babyens leverandør hvis du har spørsmål.
Hos nyfødte er en viss grad av gulsott normal og sannsynligvis ikke forebygges. Risikoen for alvorlig gulsott kan ofte reduseres ved å mate babyer minst 8 til 12 ganger om dagen de første dagene og ved nøye å identifisere spedbarn med høyest risiko.
Alle gravide skal testes for blodtype og uvanlige antistoffer. Hvis moren er Rh-negativ, anbefales oppfølgingstesting på spedbarnets ledning. Dette kan også gjøres hvis mors blodtype er O-positiv.
Nøye overvåking av alle babyer i løpet av de første 5 dagene av livet kan forhindre de fleste komplikasjoner av gulsott. Dette inkluderer:
- Vurderer babyens risiko for gulsott
- Kontrollere bilirubinnivået i løpet av den første dagen
- Planlegge minst ett oppfølgingsbesøk den første uken i livet for babyer som sendes hjem fra sykehuset på 72 timer
Gulsott hos den nyfødte; Neonatal hyperbilirubinemi; Bili-lys - gulsott; Spedbarn - gul hud; Nyfødt - gul hud
- Nyfødt gulsott - utflod
- Nyfødt gulsott - hva du skal spørre legen din
 Erythroblastosis fetalis - mikrofotografi
Erythroblastosis fetalis - mikrofotografi Gulsot spedbarn
Gulsot spedbarn Exchange transfusjon - serie
Exchange transfusjon - serie Spedbarnsgulsott
Spedbarnsgulsott
Cooper JD, Tersak JM. Hematologi og onkologi. I: Zitelli, BJ, McIntire SC, Nowalk AJ, red. Zitelli og Davis ’Atlas of Pediatric Physical Diagnosis. 7. utg. Philadelphia, PA: Elsevier; 2018: kap. 12.
Kaplan M, Wong RJ, Burgis JC, Sibley E, Stevenson DK. Neonatal gulsott og leversykdommer. I: Martin RJ, Fanaroff AA, Walsh MC, red. Fanaroff og Martins neonatale perinatale medisin: sykdommer i fosteret og spedbarnet. 11. utg. Philadelphia, PA: Elsevier; 2020: kap 91.
Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM. Fordøyelsessystemet lidelser. I: Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, red. Nelson lærebok for pediatri. 21. utg. Philadelphia, PA: Elsevier; 2020: kap 123.
Rozance PJ, Wright CJ. Det nyfødte. I: Landon MB, Galan HL, Jauniaux ERM, et al., Red. Gabbe’s Obstetrics: Normal and Problem Gravidities. 8. utg. Philadelphia, PA: Elsevier; 2021: kap 23.

