Giftig epidermal nekrolyse: hva det er, symptomer og hvordan behandling gjøres
Innhold
Systemisk epidermal nekrolyse, eller NET, er en sjelden hudsykdom preget av tilstedeværelsen av lesjoner i hele kroppen som kan føre til permanent avskalling av huden. Denne sykdommen er hovedsakelig forårsaket av bruk av medisiner som Allopurinol og Carbamazepine, men det kan også være et resultat av for eksempel bakterielle eller virusinfeksjoner.
NET er smertefullt og kan være dødelig i opptil 30% av tilfellene, så så snart de første symptomene dukker opp, er det viktig å konsultere en hudlege slik at diagnosen kan bekreftes og behandlingen startes.
Behandlingen utføres på intensivavdelingen og gjøres hovedsakelig med suspensjonen av medisinen som forårsaker sykdommen. I tillegg, på grunn av eksponering av hud og slimhinne, tas det forebyggende tiltak for å unngå sykehusinfeksjoner, noe som ytterligere kan kompromittere pasientens kliniske tilstand.

NET-symptomer
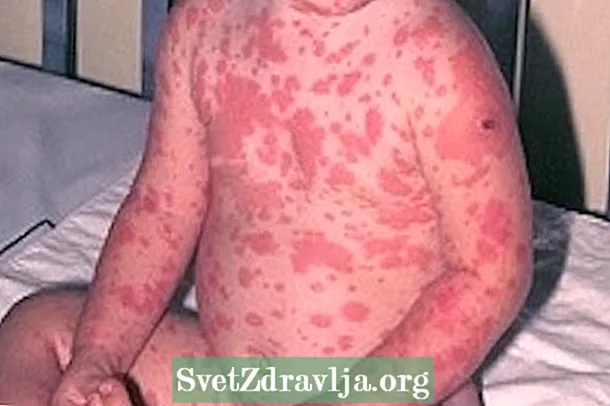
Det mest karakteristiske symptomet på giftig epidermal nekrolyse er hudskader i mer enn 30% av kroppen som kan blø og skille ut væsker, og favoriserer dehydrering og infeksjoner.
De viktigste symptomene ligner på influensa, for eksempel:
- Ubehag;
- Høy feber;
- Hoste;
- Muskel- og leddsmerter.
Disse symptomene forsvinner imidlertid etter 2-3 dager og følges av:
- Hudutslett, som kan blø og være smertefullt;
- Nekroseområder rundt lesjonene;
- Hudskalling;
- Blemmer;
- Endring i fordøyelsessystemet på grunn av tilstedeværelsen av lesjoner i slimhinnen;
- Fremkomst av sår i munn, hals og anus, sjeldnere;
- Hevelse i øynene.
Lesjoner fra giftig epidermal nekrolyse forekommer i praktisk talt hele kroppen, i motsetning til Stevens-Johnsons syndrom, som til tross for at de har samme kliniske manifestasjoner, diagnose og behandling, er lesjonene mer konsentrerte i kofferten, ansiktet og brystet. Lær mer om Stevens-Johnsons syndrom.
Hovedårsakene
Toksisk epidermal nekrolyse er hovedsakelig forårsaket av medikamenter, som Allopurinol, Sulfonamid, antikonvulsiva eller antiepileptika, som for eksempel karbamazepin, fenytoin og fenobarbital. I tillegg er det mer sannsynlig at personer som har autoimmune sykdommer, som Systemic Lupus Erythematosus, eller har et kompromittert immunsystem, som AIDS, har hudlesjoner som er karakteristiske for nekrolyse.
I tillegg til å være forårsaket av medikamenter, kan hudlesjoner skje på grunn av infeksjoner av virus, sopp, protozoer eller bakterier og tilstedeværelsen av svulster. Denne sykdommen kan også påvirkes av alderdom og genetiske faktorer.

Hvordan behandlingen blir gjort
Behandlingen av giftig epidermal nekrolyse utføres på en intensivavdeling for forbrenning og består i eliminering av medisinen som pasienten bruker, siden NET vanligvis er et resultat av bivirkninger på visse medisiner.
I tillegg utføres væske- og elektrolytterstatning som går tapt på grunn av omfattende hudlesjoner gjennom injeksjon av serum i venen. Daglig pleie av skader utføres også av sykepleier for å unngå hud- eller generaliserte infeksjoner, noe som kan være ganske alvorlig og ytterligere kompromittere pasientens helse.
Når lesjonene når slimhinnen, kan fôring bli vanskelig for personen, og maten blir derfor administrert intravenøst til slimhinnene er gjenvunnet.
For å redusere ubehag forårsaket av lesjonene, kan kaldtvannskomprimering eller nøytrale kremer også brukes til å fremme hudhydrering. I tillegg kan legen også anbefale bruk av antiallergener, kortikosteroider eller antibiotika, for eksempel hvis NET er forårsaket av bakterier eller hvis pasienten har fått en infeksjon som en konsekvens av sykdommen, og som kan forverre den kliniske tilstanden. .
Hvordan diagnosen stilles
Diagnosen stilles hovedsakelig basert på egenskapene til lesjonene. Det er ingen laboratorietest som kan indikere hvilken medisin som er ansvarlig for sykdommen, og stimulustestene er ikke indikert i dette tilfellet, da det kan føre til at sykdommen forverres. Dermed er det viktig for personen å informere legen om de har noen sykdom, eller hvis de bruker medisiner, slik at legen kan bekrefte diagnosen av sykdommen og identifisere årsaksmidlet.
I tillegg, for å bekrefte diagnosen, ber legen vanligvis om hudbiopsi, samt fullstendig blodtelling, mikrobiologiske tester av blod, urin og sårsekresjon, for å sjekke om det er infeksjon, og doseringen av noen faktorer som er ansvarlige for immunforsvaret. respons.