Aortadisseksjon
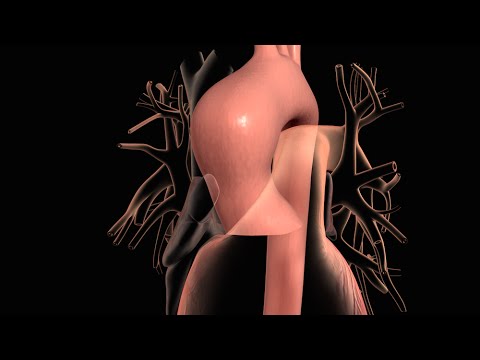
Aortadisseksjon er en alvorlig tilstand der det rives i veggen i hovedarterien som fører blod ut av hjertet (aorta). Når tåren strekker seg langs veggen av aorta, kan blod strømme inn mellom lagene i blodkarveggen (disseksjon). Dette kan føre til aortaruptur eller redusert blodstrøm (iskemi) til organer.
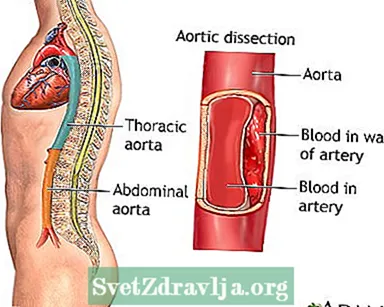
Når det forlater hjertet, beveger aorta seg først opp gjennom brystet mot hodet (den stigende aorta). Den bøyes eller buer seg, og beveger seg til slutt ned gjennom brystet og magen (den nedadgående aorta).
Aortadisseksjon skjer oftest på grunn av en tåre eller skade på den indre veggen av aorta. Dette forekommer ofte i brystdelen (thorax) av arterien, men det kan også forekomme i abdominal aorta.
Når en tåre oppstår, skaper den to kanaler:
- En der blod fortsetter å reise
- En annen hvor blod holder seg stille
Hvis kanalen med ikke-vandrende blod blir større, kan den presse på andre grener av aorta. Dette kan begrense de andre grenene og redusere blodstrømmen gjennom dem.
En aortadisseksjon kan også forårsake unormal utvidelse eller ballongføring av aorta (aneurisme).

Den eksakte årsaken er ukjent, men mer vanlige risikoer inkluderer:
- Aldring
- Åreforkalkning
- Blunt traumer på brystet, for eksempel å treffe rattet på en bil under en ulykke
- Høyt blodtrykk
Andre risikofaktorer og tilstander knyttet til aortadisseksjon inkluderer:
- Bicuspid aortaklaff
- Coarctation (innsnevring) av aorta
- Bindevevssykdommer (som Marfan syndrom og Ehlers-Danlos syndrom) og sjeldne genetiske lidelser
- Hjertekirurgi eller prosedyrer
- Svangerskap
- Hevelse i blodkarene på grunn av tilstander som arteritt og syfilis
Aortadisseksjon forekommer hos omtrent 2 av 10.000 mennesker. Det kan ramme hvem som helst, men ses ofte hos menn i alderen 40 til 70 år.
I de fleste tilfeller begynner symptomene plutselig, og inkluderer alvorlige brystsmerter. Smertene kan føles som et hjerteinfarkt.
- Smerter kan beskrives som skarpe, stikkende, rive eller rive.
- Det kjennes under brystbenet, og beveger seg deretter under skulderbladene eller til ryggen.
- Smerter kan bevege seg til skulder, nakke, arm, kjeve, mage eller hofter.
- Smertene endrer stilling, og beveger seg ofte til armer og ben når aortadisseksjonen blir verre.
Symptomer er forårsaket av en reduksjon av blod som strømmer til resten av kroppen, og kan omfatte:
- Angst og følelse av undergang
- Besvimelse eller svimmelhet
- Kraftig svetting (klam hud)
- Kvalme og oppkast
- Blek hud (blekhet)
- Rask, svak puls
- Kortpustethet og problemer med å puste når du ligger flatt (ortopné)
Andre symptomer kan omfatte:
- Smerter i magen
- Hjerneslagsymptomer
- Svelgeproblemer fra press på spiserøret
Helsepersonell vil ta familiehistorien din og lytte til hjertet, lungene og magen med et stetoskop. Eksamen kan finne:
- En "blåstende" murring over aorta, hjertelyd eller annen unormal lyd
- En forskjell i blodtrykk mellom høyre og venstre arm, eller mellom armer og ben
- Lavt blodtrykk
- Tegn som ligner på et hjerteinfarkt
- Tegn på sjokk, men med normalt blodtrykk
Aortadisseksjon eller aortaaneurisme kan sees på:
- Aorta angiografi
- Røntgen av brystet
- Bryst-MR
- CT-skanning av brystet med fargestoff
- Doppler-ultralyd (av og til utført)
- Ekkokardiogram
- Transesophageal echocardiogram (TEE)
Blodarbeid for å utelukke et hjerteinfarkt er nødvendig.
Aortadisseksjon er en livstruende tilstand og må behandles med en gang.
- Disseksjoner som oppstår i den delen av aorta som forlater hjertet (stigende) blir behandlet med kirurgi.
- Disseksjoner som oppstår i andre deler av aorta (synkende) kan håndteres med kirurgi eller medisiner.
To teknikker kan brukes til kirurgi:
- Standard, åpen kirurgi. Dette krever et kirurgisk snitt som er laget i brystet eller magen.
- Endovaskulær aorta reparasjon. Denne operasjonen gjøres uten større kirurgiske snitt.
Legemidler som senker blodtrykket kan foreskrives. Disse stoffene kan gis gjennom en blodåre (intravenøst). Betablokkere er de første stoffene du velger. Sterke smertestillende midler er ofte nødvendig.
Hvis aortaklaffen er skadet, er ventilutskifting nødvendig. Hvis hjertearteriene er involvert, utføres også en koronar bypass.
Aortadisseksjon er livstruende. Tilstanden kan håndteres med kirurgi hvis det er gjort før aorta sprekker. Mindre enn halvparten av mennesker med revet aorta overlever.
De som overlever vil trenge livslang, aggressiv behandling av høyt blodtrykk. De må følges opp med CT-skanning noen få måneder for å overvåke aorta.
Aortadisseksjon kan redusere eller stoppe blodstrømmen til mange forskjellige deler av kroppen. Dette kan føre til kortsiktige eller langsiktige problemer eller skade på:
- Hjerne
- Hjerte
- Tarm eller tarm
- Nyrer
- Ben
Hvis du har symptomer på aortadisseksjon eller alvorlige brystsmerter, ring 911 eller ditt lokale nødnummer, eller gå til legevakten så raskt som mulig.
Mange tilfeller av aortadisseksjon kan ikke forhindres.
Ting du kan gjøre for å redusere risikoen inkluderer:
- Behandling og kontroll av herding av arteriene (aterosklerose)
- Å holde høyt blodtrykk under kontroll, spesielt hvis du er i fare for disseksjon
- Ta sikkerhetstiltak for å forhindre skader som kan forårsake disseksjoner
- Hvis du har blitt diagnostisert med Marfan eller Ehlers-Danlos syndrom, må du sørge for at du regelmessig følger opp med leverandøren din
Aortaaneurisme - dissekere; Brystsmerter - aortadisseksjon; Thorax aorta-aneurisme - disseksjon
 Aortaruptur - røntgen av brystet
Aortaruptur - røntgen av brystet Aortaaneurisme
Aortaaneurisme Aortadisseksjon
Aortadisseksjon
Braverman AC, Schermerhorn M. Sykdommer i aorta. I: Zipes DP, Libby P, Bonow RO, Mann, DL, Tomaselli GF, Braunwald E, red. Braunwald’s Heart Disease: A Textbook of Cardiovascular Medicine. 11. utg. Philadelphia, PA: Elsevier; 2019: kap 63.
Conrad MF, Cambria RP. Aortadisseksjon: epidemiologi, patofysiologi, klinisk presentasjon og medisinsk og kirurgisk ledelse. I: Sidawy AN, Perler BA, red. Rutherford’s Vascular Surgery and Endovascular Therapy. 9. utg. Philadelphia, PA: Elsevier; 2019: kap 81.
Lederle FA. Sykdommer i aorta. I: Goldman L, Schafer AI, red. Goldman-Cecil Medicine. 26. utg. Philadelphia, PA: Elsevier; 2020: kap 69.

